Cortisol, estresse e gordura abdominal — o que ninguém te contou
- Rosangela Arnt
- há 6 dias
- 8 min de leitura
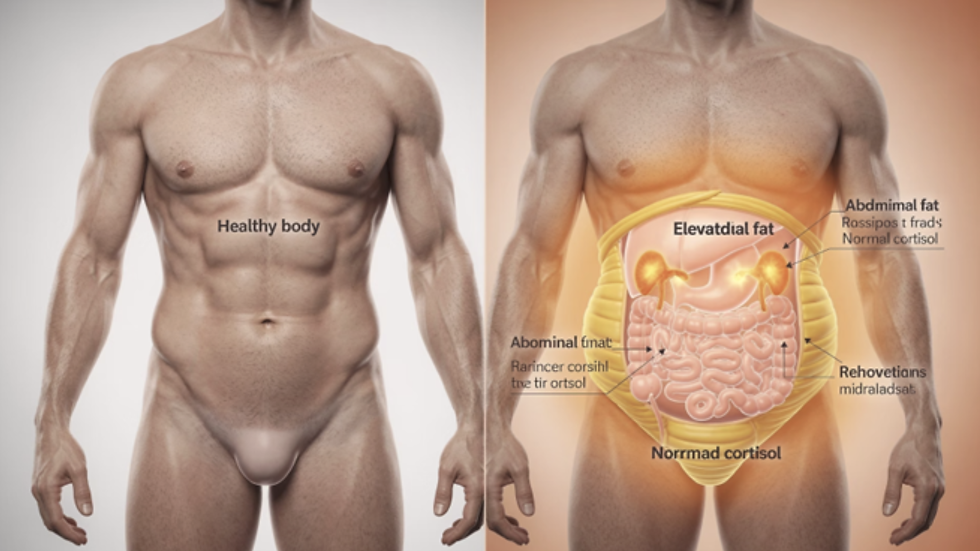
Se eu tivesse que escolher um “vilão” que muita gente ama odiar, seria o cortisol. Tem dias em que a pessoa chega falando: “Doutora, eu juro que estou fazendo tudo certo… mas essa barriga não vai embora”. E aí vem a culpa, a sensação de fracasso, a ideia de que falta disciplina.
Só que, bem sincero? Em muitos casos, o corpo não está “fraco”. Ele está em alerta.
E quando o corpo entra nesse modo de alerta por tempo demais, ele começa a tomar decisões que parecem “contra você”: aumenta fome, piora sono, dá mais vontade de comida calórica, e vai empurrando gordura justamente para a região abdominal. Não é desculpa para hábito ruim, claro. Mas é uma explicação fisiológica bem concreta do porquê a “força de vontade” sozinha, às vezes, não vence.
O eixo HPA: o “termostato do estresse” do corpo
Eu gosto de usar uma comparação simples: pensa no eixo HPA (hipotálamo–hipófise–adrenal) como um termostato. Ele ajuda o organismo a perceber estresse e responder a ele.
O problema é que a vida real não é um estresse pontual que começa e termina. É pressão diária, sono picado, preocupação, excesso de tela à noite, dieta restritiva
demais, cafeína passando da conta… e pronto: esse termostato pode ficar “desajustado”.
E quando ele desajusta, o resultado não é só “nervosismo”. É uma cascata hormonal e comportamental. A pessoa fica mais reativa, dorme pior, belisca mais, busca energia rápida (aquela comida que “abraça” = famosa confort food), e o corpo vai ficando mais eficiente em armazenar — especialmente na barriga.
E olha que curioso: muita gente tenta resolver isso apertando ainda mais o controle (mais restrição, mais treino pesado, mais cobrança). Só que, dependendo do caso, isso só aumenta o ruído do sistema.
Cortisol não é o inimigo. O excesso crônico, sim.
O cortisol é um hormônio essencial. Ele participa de coisas básicas: ajuda a manter pressão arterial, regula disponibilidade de glicose, influencia a resposta imune e dá energia para lidar com desafios. Sem cortisol, a gente literalmente não funciona.
O ponto é outro: quando o corpo passa tempo demais em modo sobrevivência, com cortisol alto e desregulado, começam a aparecer algumas peças bem conhecidas desse quebra-cabeça:
pior controle glicêmico e maior tendência à resistência à insulina
alterações de humor (a pessoa fica mais “no pavio curto”, ou mais ansiosa, ou num cansaço meio irritado)
queda de performance cognitiva (aquele “branco”, a memória pior, a dificuldade de foco)
piora do sono
e, sim, mais facilidade de acumular gordura na região abdominal
E sono ruim, por sua vez, não fica quieto: ele retroalimenta o estresse. A pessoa dorme mal → acorda mais cansada → precisa de mais estimulante → fica mais acelerada → dorme pior de novo. Um ciclo chato, real e muito comum.
Gordura subcutânea x gordura visceral: não é tudo a mesma coisa
Quando a gente fala em “gordura abdominal”, vale separar duas coisas, porque o corpo separa:
Gordura subcutânea é aquela mais superficial, logo abaixo da pele.Gordura visceral é a que fica mais profunda, ao redor dos órgãos, dentro da cavidade abdominal.
E aqui está o ponto que muda o entendimento: a gordura visceral é metabolicamente mais ativa. Ela não é só “estoque”. Ela participa de sinalizações hormonais e inflamatórias com muito mais força.
Em geral, a gordura visceral tem uma ligação mais direta com:
resistência à insulina,
aumento de triglicerídeos,
gordura no fígado (esteatose hepática),
e um cenário inflamatório mais persistente.
É por isso que duas pessoas com o mesmo peso podem ter riscos bem diferentes. A localização importa.
Como o estresse empurra gordura para a barriga (e o fígado entra nessa conversa)
Quando cortisol e estresse crônico entram em cena, acontecem várias coisas ao mesmo tempo — e isso confunde quem está olhando só “calorias”.
O corpo quer energia rápida
Estresse crônico tende a aumentar busca por alimento calórico e palatável. Não é “fraqueza moral”. É biologia: o cérebro associa energia rápida com sobrevivência. Se isso vira rotina, a dieta vai ficando mais rica em açúcar e gordura sem a pessoa perceber o quanto.
A região abdominal “responde” mais ao cortisol
A gordura visceral costuma ser mais sensível a sinais hormonais ligados ao estresse. Resultado: o corpo tende a priorizar esse depósito, especialmente quando sono está ruim e o dia é tenso.
Triglicerídeos: o corpo empacota energia
Triglicerídeos são a forma clássica de armazenamento de energia. Eles ficam:
no tecido adiposo, como estoque,
e também circulando no sangue (em partículas como VLDL), especialmente quando o fígado está produzindo e exportando gordura.
Quando o cenário é de estresse + piora do sono + alimentação mais “rápida”, o fígado pode começar a receber um fluxo maior de substratos energéticos e aumentar produção de triglicerídeos. Em muita gente, isso conversa com esteatose hepática (gordura no fígado) e com alterações em exames que aparecem como “ah, meus triglicerídeos subiram e eu nem entendi por quê”.
O fígado como central metabólica (e porque ele sofre no estresse crônico)
O fígado é o grande “organizador” do metabolismo: ele regula glicose, lipídios, inflamação e detoxificação. Quando o estresse crônico bagunça sono e apetite, é comum o fígado ficar sobrecarregado por um conjunto de fatores: picos repetidos de glicose/insulina, maior produção de triglicerídeos e um ambiente inflamatório mais constante. Não é um destino obrigatório — mas é uma tendência bem-vista na clínica.
Se você me perguntar “qual é o sinal prático de que essa conversa pode estar acontecendo?”, eu diria: cintura aumentando + sono ruim + compulsão/ansiedade alimentar + triglicerídeos subindo + exames sugerindo esteatose. Nem sempre vem tudo junto, mas esse pacote é clássico.
E o sistema imune? Onde o estresse mexe na defesa (e por que isso importa em autoimunidade)
Aqui tem uma pegadinha que pouca gente explica direito: estresse não “desliga” o sistema imune de um jeito simples.
Estresse agudo (curto, pontual) pode até dar uma ativada temporária em certos aspectos da defesa.
Estresse crônico (semanas/meses/anos) tende a atrapalhar a regulação fina do sistema imune.
Na prática, o que eu observo e o que a literatura sustenta é algo assim:
o organismo pode reduzir eficiência de certas respostas protetoras (por exemplo, piora de barreiras, alteração de células de defesa, resposta menos robusta em alguns contextos de desafios imunológicos, como viroses, infecções bacterianas, e até vacinal),
e, ao mesmo tempo, pode manter um processo inflamatório de baixo grau, especialmente quando há privação de sono e excesso de demanda.
Isso abre espaço para dois problemas:
Você fica menos “blindado” para o básico do dia a dia (infecções repetidas, recuperação lenta, pior resposta a agressões simples).
Você aumenta a chance de desregulação imunológica em quem já tem predisposição genética e gatilhos ambientais — o que é uma conversa importante quando falamos de doenças autoimunes.
Eu sempre faço questão de frisar: estresse não é “a causa única” de autoimunidade. Mas ele pode funcionar como combustível em um terreno predisposto. E, quando a pessoa está com sono ruim crônico, alimentação oscilando e vida em alerta, fica mais difícil o organismo manter tolerância imunológica e um equilíbrio inflamatório decente.
“Mas eu como bem e treino… por que eu travo?”
Essa pergunta aparece o tempo todo. E eu entendo a frustração, porque, na prática, o estresse pode “travar” resultados de dois jeitos ao mesmo tempo:
Metabólico: o corpo tende a lidar pior com glicose, inflama mais facilmente e favorece o acúmulo de gordura visceral.
Comportamental: aumenta fome emocional, compulsão, vontade de doce/ultraprocessado e aquela sensação de “eu mereço algo” no fim do dia.
Não é falta de caráter. É fisiologia somada a contexto. Só que (e isso é importante) entender o mecanismo não é para desistir — é para escolher ações que realmente mexem no ponteiro.
Regular o eixo HPA não é “zerar cortisol”
Tem gente que ouve “controlar cortisol” e imagina que o objetivo é eliminar o hormônio. Não é. O objetivo real é devolver ritmo e previsibilidade ao sistema.
Eu penso assim: o corpo aceita desafio. O corpo até se fortalece com desafio. O que ele não tolera bem é desafio sem pausa, sem recuperação, sem noite boa, sem sinal de segurança.
E aí entram estratégias naturais, mas feitas do jeito certo (e com realismo, sem promessa milagrosa):
Sono e luz: o básico que quase ninguém leva a sério até o corpo cobrar. Rotina de escuro à noite, luz de manhã, horário minimamente estável. Não precisa perfeição, precisa constância.
Atividade física bem dosada: exercício é ótimo, mas nem todo corpo, em toda fase, responde bem a excesso de intensidade somado a pouco sono. Às vezes, o ajuste que destrava é reduzir o “volume de pancada” e melhorar a recuperação.
Alimentação com densidade nutricional: não é só “caloria”. É nutriente, proteína adequada, fibras, micronutrientes… porque um corpo estressado e malnutrido vira um corpo mais ansioso, mais faminto e mais inflamado.
Manejo de estimulantes: cafeína pode ser aliada, mas também pode ser a gasolina do estado de alerta. Em muita gente, o efeito aparece horas depois, quando o sono não encaixa.
Respiração e técnicas mente-corpo: eu sei, soa simples demais. Mas, quando bem-feitas, elas viram um “sinal” claro para o sistema nervoso de que dá pra sair do modo ameaça. E isso muda o jogo, principalmente na hora de dormir.
O detalhe é: essas coisas funcionam melhor quando viram rotina possível. Não um pacote perfeito por uma semana.
No fim das contas, a mensagem que eu mais queria que você levasse
Se você sente que está se esforçando e mesmo assim “não vai”, talvez não seja falta de força. Talvez seu corpo esteja tentando te proteger do jeito que ele aprendeu: ficando alerta, guardando energia, buscando conforto rápido.E quando você entende isso, para de brigar com o corpo e começa a trabalhar com ele. Aí sim as escolhas ficam mais inteligentes, mais sustentáveis… e os resultados começam a aparecer com menos sofrimento.
Assista o vídeo da Live que ficou gravada no meu canal do YouTube Rosangela Arnt. Você vai aproveitar mais dos nossos ensinamentos.
Recomendo que você adquira o livro “Nutrição Integrativa para Mulheres 40+” que eu escrevi, onde coloco minha experiência como nutróloga há mais de 30 anos. Fiz um capítulo com um plano alimentar baseado na dieta Mediterrânea, um capítulo sobre como cuidar da sua imunidade, outro sobre câncer, ensino sobre suplementos, e muito mais no site www.rosangelaarnt.com.br.
E agora, fique atenta:
Você já tentou de tudo para recuperar sua energia, mas continua sentindo que está operando "no limite" da exaustão? Chegou o momento de parar de apenas sobreviver e voltar a viver com potência máxima. Imagine acordar cercada pela natureza curativa da Costa Rica, em um ambiente onde o seu corpo finalmente descansa, a mente desacelera e a sua fisiologia volta ao equilíbrio natural. O retiro Posse Vita - Awaken Your Power não é um simples período de férias; é um renascimento celular e emocional desenhado exclusivamente para mulheres que decidiram resgatar sua vitalidade e força interior. Essa não é uma experiência genérica de bem-estar, mas uma jornada profunda fundamentada na verdadeira ciência da longevidade, nutrição anti-inflamatória personalizada e neuroplasticidade. Durante quatro dias de imersão, você vai reprogramar seu corpo para reduzir a inflamação crônica, eliminar a fadiga e conquistar uma clareza mental inabalável. O momento de priorizar a sua saúde integral é agora, e as condições especiais de Early Bird (que incluem o e-book bônus "Os 7 Segredos da Cura Integrativa") encerram no dia 31 de março.
Acesse www.possevita.com agora, descubra todos os detalhes dessa transformação e garanta a sua vaga antes que o valor suba!
Esse artigo foi elaborado por Rosangela Arnt
Referências
Herman, J. P., McKlveen, J. M., Ghosal, S., Kopp, B., Wulsin, A., Makinson, R., Scheimann, J., & Myers, B. (2016). Regulation of the hypothalamic-pituitary-adrenocortical stress response. Comprehensive Physiology, 6(2), 603–621. https://doi.org/10.1002/cphy.c150015
Kyrou, I., Chrousos, G. P., & Tsigos, C. (2006). Stress, visceral obesity, and metabolic complications. Annals of the New York Academy of Sciences, 1083, 77–110. https://doi.org/10.1196/annals.1367.008
Spiegel, K., Leproult, R., & Van Cauter, E. (1999). Impact of sleep debt on metabolic and endocrine function. The Lancet, 354(9188), 1435–1439. https://doi.org/10.1016/S0140-6736(99)01376-8
Tsigos, C., Kyrou, I., Kassi, E., & Chrousos, G. P. (2020). Stress: Endocrine physiology and pathophysiology. In L. J. De Groot & G. Chrousos (Eds.), Endotext. MDText.com, Inc. https://www.ncbi.nlm.nih.gov/books/NBK278995/



Comentários